Случай эугликемического диабетического кетоацидоза, ассоциированного с применением ингибиторов натрий-глюкозного котранспортера 2-го типа
Диабетический кетоацидоз (ДКА), острое осложнение сахарного диабета (СД), характеризуется гипергликемией (уровень глюкозы венозной плазмы >13 ммоль/л у взрослых и >11 ммоль/л у детей), гиперкетонемией (>5 ммоль/л), кетонурией (≥++), метаболическим ацидозом (рН<7,3) и различной степенью нарушения сознания или без нее. Гипергликемия при ДКА обладает вариабельностью и до 10% случаев встречается эугликемический диабетический кетоацидоз (ЭДКА), который связывают с дефицитом углеводов в пище, рвотой, беременностью, злоупотреблением алкоголем. В последнее время среди причин ЭДКА называется прием ингибиторов натрий глюкозного котранспортера 2-го типа (иНГЛТ-2). В представленном случае ЭДКА развился у женщины 57 лет, с установленным 10 лет назад диагнозом СД 2-го типа, ИМТ – 37 кг/м2, плохим гликемическим контролем (HbA1c – 11,4%), после резкого снижения дозы инсулина и включения в лечение агониста глюкагоноподобного пептида (ГПП)-1 и иНГЛТ-2. Несмотря на невысокие (для ДКА) показатели гликемии (при поступлении 12 ммоль/л, в последующие дни – не выше 10,0 мммоль/л), клиника и другие лабораторные признаки были типичны для ДКА, и, в силу недостаточного введения инсулина (дозируемого по гликемии), прогрессировали: нарастала слабость, гипервентиляция, больная отказывалась от пищи, нарастала кетонурия, показатели кислотно-щелочного состояния крови свидетельствовали о метаболическом ацидозе с высокой анионной разницей. Дальнейшее лечение в отделении реанимации и интенсивной терапии позволило прервать опасное развитие событий. При дообследовании после выведения из ДКА у больной выявлен высокий титр антител к глютаматдекарбоксилазе и низкое содержание С-пептида, что позволило диагностировать латентный аутоиммунный диабет взрослых, т.е. состояние, которое является противопоказанием к назначению иНГЛТ-2. Представленный случай свидетельствует о необходимости повышения подготовки врачей в вопросах профилактики, диагностики и лечения ЭДКА, связанного с приемом иНГЛТ-2.
Ключевые слова: сахарный диабет, иНГЛТ-2, эугликемический диабетический кетоацидоз, латентный аутоиммунный диабет взрослых, клинический случай.
The case of euglycemic diabetic ketoacidosis associated with sodium-glucose cotransporter 2 inhibitors application
Abstrаct
Diabetic ketoacidosis (DKA) is an acute complication of diabetes mellitus (DM). It is characterized by hyperglycemia (venous plasma glucose concentrations >13 mm/l in adult and > 11 mm/l in children), hyperketonemia (>5 mm/l), ketonuria (≥++), metabolic acidosis (pH<7.3) and by different extent of level of consciousness disorders or without them. Hyperglycemia in DKA shows variability and euglycemic diabetic ketoacidosis (EDKA) may develop in up to 10% of cases. This condition may be caused by carbohydrates deficiency in meal, vomiting, pregnancy, alcohol abuse. It must be noted that recently sodium–glucose cotransporter 2 inhibitors (SGLT-2) application is named as a possible cause of euglycemic diabetic ketoacidosis. In the reported case EDKA appeared in 57 years old woman with diagnosis of DM Type2 (was diagnosed 10 years ago) after abrupt reduction of insulin dose, GLP-1 agonist and SGLT-2 inhibitor prescription. Patient’s BMI was 37 kg/m2. Inadequate glycemic control (HbA1c – 11.4%) was revealed. Clinical symptoms and laboratory signs were characteristic for DKA in spite of relatively low results of glycemia for that condition (admission to hospital 12 mm/l, over the following days not above 10 mm/l) and continued to deteriorate because of insufficient dosage of insulin (dosed according glycemia): increasing extreme weakness, hyperventilation, anorexia, progressing ketonuria and results of acid-alkaline balance indicated high anion gap metabolic acidosis. Further treatment and follow up in intensive care unit permitted to interrupt the development of life-threatening events. Later, laboratory results showed high titre of glutamic acid decarboxylase autoantibodies (GADA) and low C-peptide that helped to make diagnosis of latent autoimmune diabetes of adults (LADA) that is contraindication for SGLT-2 inhibitors prescription. The presented case demonstrated the need for doctor’s professional education and qualification raising in matters related to prophylaxis, diagnostics and treatment of EDKA, provoked by SGLT-2 inhibitors.
Key words: diabetes mellitus, SGLT-2 inhibitors, euglycemic diabetic ketoacidosis, latent autoimmune diabetes in adults, case report.
Актуальность
Диабетический кетоацидоз (ДКА) – требующая экстренной госпитализации острая декомпенсация сахарного диабета (СД), с гипергликемией (уровень глюкозы плазмы >13 ммоль/л у взрослых и >11 ммоль/л у детей), гиперкетонемией (>5 ммоль/л), кетонурией (≥++), метаболическим ацидозом (рН<7,3) и различной степенью нарушения сознания или без нее [1]. Известно, однако, что типичная для ДКА гипергликемия обладает вариабельностью, в связи с чем J. Munro и соавт. ввели термин «эугликемический диабетический кетоацидоз» (ЭДКА) при описании 37 эпизодов диабетической метаболической декомпенсации с концентрацией глюкозы крови <16,7 ммоль/л (<300 мг/100 мл) и бикарбоната <10 ммоль/л у 17 больных СД 1-го типа (СД 1). [2]. Возникновение ЭДКА авторы связывали с воздействием кетогенных стресс-факторов в сочетании с ограничением поступления углеводов. Позже в качестве ЭДКА стали рассматривать случаи ДКА с уровнем гликемии ≤250 мг/дл (≤13,8 ммоль/л), которые составляют 10% от больных ДКА [3]. К настоящему времени под ЭДКА предлагается понимать кетоацидоз при гликемии ниже 11,1 ммоль/л [4], т.е. ниже «диабетического значения» концентрации глюкозы при случайном определении. Российские рекомендации пока не содержат определения ЭДКА, но поскольку в качестве минимального значения для легкой степени тяжести ДКА принято 13 ммоль/л для взрослых [1], то оно, вероятно, тоже может служить в качестве критерия ЭДКА. Среди факторов, предрасполагающих к развитию ЭДКА, наряду с малокалорийным питанием, беременностью, рвотой, кокаиновой и алкогольной интоксикацией, в последнее время все чаще упоминаются ингибиторы натрий-глюкозного котранспортера 2-го типа (иНГЛТ-2).
B 2015 г. Food and Drug Administration (FDA) сообщила о 20 случаях ЭДКА, требующих госпитализации, у пациентов, принимающих иНГЛТ-2, за период с марта 2013 г. по июнь 2014 г. [5]. FDA также опубликовала механизмы запуска кетоацидоза, такие как сопутствующие заболевания, снижение потребления пищи и жидкости, снижение дозы инсулина и употребление алкоголя. Европейское агентство по лекарственным средствам (EMA) сообщило, что по состоянию на май 2015 г. по всему миру в базе данных EudraVigilance сообщалось о 101 ЭДКА у пациентов с СД 2-го типа (СД 2), получавших иНГЛТ-2 [6]. В то же время результаты исследования по канаглифлозину, опубликованные N. Erondu и соавт., показали, что 6 из 12 пациентов имели СД 1, латентный аутоиммунный диабет взрослых (LADA) или положительный результат на антитела GAD65, т.е. у них также были сомнения в диагнозе СД 2. И даже те пациенты, у которых диагноз СД 2 был подтвержден, находились на лечении инсулином, т.е. имели значительную β-клеточную недостаточность [7]. Само по себе лечение иНГЛТ-2 также приводит к активации кетогенеза. Это происходит потому, что, снижая концентрацию глюкозы в крови независимо от секреции инсулина, эта группа препаратов уменьшает стимуляцию секреции инсулина и уменьшает его содержание в плазме, секреция же глюкагона, напротив, повышается [8]. Некоторая активация продукции кетоновых тел, прежде всего β-гидроксибутирата, может оказаться полезной для улучшения метаболизма миокарда [9].
Таким образом, хотя сама фармакодинамика иНГЛТ-2 предполагает активацию синтеза кетоновых тел, реальная опасность чаще возникает при наложении этого свойства на состояния, протекающие с β-клеточной недостаточностью. Однако на практике исключение данной категории больных СД из числа все увеличивающегося контингента получающих этот, несомненно, перспективный класс препаратов, как и ведение ЭДКА, может оказаться не такой простой задачей. Об этом свидетельствует приводимое ниже наблюдение.
Описание случая
Больная М., 57 лет, поступила в клинику 23 февраля 2018 г. с жалобами на недомогание, общую слабость, головную боль, тошноту и рвоту. Диагноз СД 2 установлен в 2008 г., в момент постановки диагноза имела значительный избыток массы тела: 99 кг, индекс массы тела (ИМТ) – 37 кг/м2. Лечение проводилось последовательным включением метформина, препаратов сульфонилмочевины, ингибиторов дипептидилпептидазы-4 (ДПП-4), но улучшение гликемического контроля на каждой ступени терапии было кратковременным, больная худела и к 2015 г. потеря массы тела составила 17 кг от исходной (82 кг, ИМТ=30 кг/м2), что происходило без каких-либо усилий со стороны пациентки. Неэффективность пероральной терапии послужила основанием для начала инсулинотерапии, которая проводилась с оптимизацией схем, титрацией доз и сменой препаратов. С началом инсулинотерапии масса тела возросла на 8 кг (90 кг, ИМТ=33 кг/м2). К концу января 2018 г. схема медикаментозной сахароснижающей терапии была следующей: готовая смесь инсулиновых аналогов (30/70) 3 раза в сутки в общей дозе 98 ед. и фиксированная комбинация ДПП-4/метформин. На этом фоне самочувствие больной ухудшилось, беспокоили одышка, слабость, головные боли. Гликемия натощак выросла до 10–14 ммоль/л и до 16–17 ммоль/л выросла постпрандиальная гликемия. HbA1c достиг 11,4%. В связи с ухудшением гликемического контроля пациентка госпитализирована в один из стационаров города. Там схема терапии была радикально изменена и свелась к следующему: ингибитор ГПП-1 подкожно один раз в неделю, иНГЛТ-2 утром, готовая смесь аналогов инсулина 30/70 – 28 ед. перед ужином, метформин 850 мг два раза в день. Больная была выписана из стационара 15.02.2018 в удовлетворительном состоянии и с целевыми показателями гликемии. Дома вела привычный для себя образ жизни и соблюдала свой обычный питьевой режим. Однако в течение недели самочувствие значительно ухудшилось: наросла резкая слабость, появились потеря аппетита, тошнота, рвота, похудание на 4 кг. Бригадой скорой помощи доставлена в клинику.
Семейный анамнез: мать и отец страдали СД. Сопутствующие заболевания: артериальная гипертензия в течение 15 лет, первичный гипотиреоз вследствие аутоиммунного тиреоидита (медикаментозный эутиреоз – получает 100 мг левотироксина), лимитированная склеродермия.
Результаты физикального, лабораторного и инструментального исследования
Состояние больной при поступлении средней тяжести, сознание ясное. Сухость кожи и слизистых. Масса тела – 86 кг, ИМТ – 32 кг/м2. Ритм правильный, 100 в 1 мин. Артериальное давление – 160/73 мм рт. ст. Живот мягкий, чувствительный в эпигастрии. Печень пальпируется на 2 см от края реберной дуги. Лабораторные данные при поступлении: лейкоцитоз (12,2×109/л) со сдвигом лейкоцитарной формулы влево (гранулоциты – 75,8%), гемоглобин – 151 г/л, гематокрит – 44,6%, СОЭ – 6 мм/ч; гликемия – 12 ммоль/л, креатинин – 164,5 мкмоль/л, скорость клубочковой фильтрации – 33 мл/мин/1,73 м2 по CKD-EPI, билирубин и печеночные ферменты не изменены; удельный вес мочи – 1,025, белок мочи отрицательный, гликозурия – 28 ммоль/л, кетонурия – 1,5 ммоль/л (+).
Больная была госпитализирована в палату терапевтического отделения с диагнозом «сахарный диабет 2-го типа, осложненный легким диабетическим кетоацидозом». Назначен инсулин короткого действия в подкожных инъекциях по уровню гликемии и инфузионная терапия в объеме 1800 мл/сут (физиологический раствор хлорида натрия). Был продолжен прием гипотензивных препаратов, которыми пациентка длительно лечилась амбулаторно (индапамид 1,25 мг + периндоприл 5 мг, бисопролол 5 мг). Отменены ингибитор ГПП-1 и иНГЛТ-2.
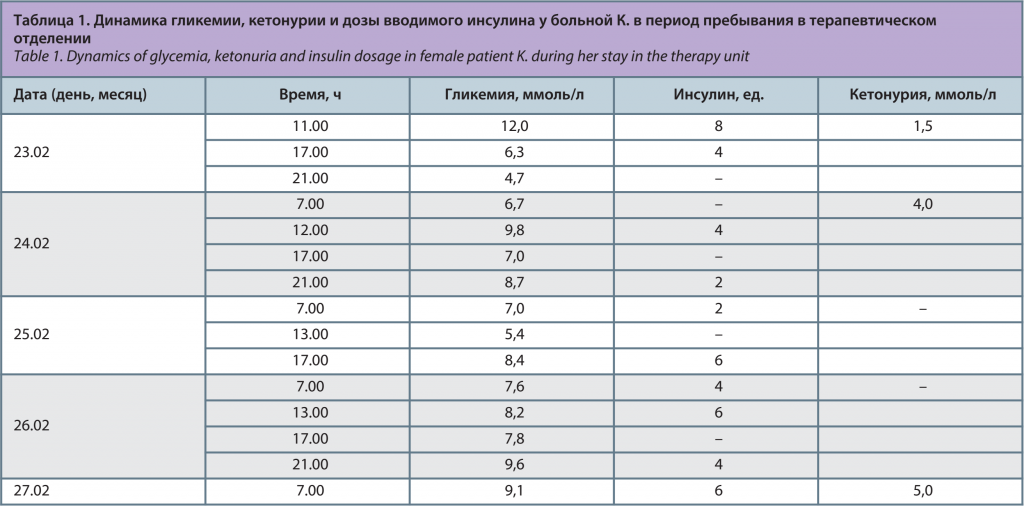
Самочувствие пациентки ухудшалось – нарастали слабость, одышка, анорексия, больная практически полностью отказалась от пищи, потеряла 4 кг массы тела. Рвота при этом прекратилась, что, отчасти, мешало правильной оценке клинической динамики. Также имели место и противоречивые показатели гликемии и кетонурии, представленные в табл. 1.
Таким образом, несмотря на сохраняющиеся невысокие (для ДКА) показатели гликемии (при поступлении – 12 ммоль/л, в последующие дни – не выше 10,0 мммоль/л), нарастала слабость, увеличивалось количество кетоновых тел в моче, а 27 февраля появилось дыхание Куссмауля и заторможенность. Это, очевидно, свидетельствовало о метаболическом ацидозе, что и было подтверждено при определении кислотно-щелочного состояния (КЩС): PH – 7,1, HCO3 – 5,8 ммоль/л, BE – 23,6. Отмечались гипонатриемия – 127,6 ммоль/л, содержание калия было в пределах референсных значений (4,1 ммоль/л), содержание креатинина нормализовалось. Анионная разница – 18,2 ммоль/л. Состоявшийся консилиум диагностировал ЭДКА, ассоциированный с приемом иНГЛТ-2 у больной СД с выраженной β-клеточной недостаточностью. Тут же было установлено, что, несмотря на отмену иНГЛТ-2 врачом, пациентка продолжала прием препарата по собственной инициативе. Препарат изъят у больной с ее согласия. Дальнейшее лечение осуществлялось в отделении реанимации и интенсивной терапии (ОРИТ).
В ОРИТ состояние расценено как крайне тяжелое. Была налажена инфузия инсулина с начальной скоростью 0,1 ед/кг/ч и введение раствора глюкозы из расчета 4 г глюкозы на 1 ед инсулина в час. Начальная скорость введения, исходя из массы тела больной, была рассчитана 8 ед/ч, количество вводимой глюкозы составило 32 г. В соответствии с этим в течение первого часа введено 300 мл 10% раствора. Для регидратации использован также раствор хлористого натрия, за первый час введено 750 мл. Во все растворы добавлен хлорид калия в дозе 1,5 г/ч. В дальнейшем скорость введения инсулина и количество глюкозы постепенно уменьшалось по мере коррекции показателей КЩС. Принятые меры позволили в течение суток нормализовать РН, электролиты и количество бикарбоната крови.
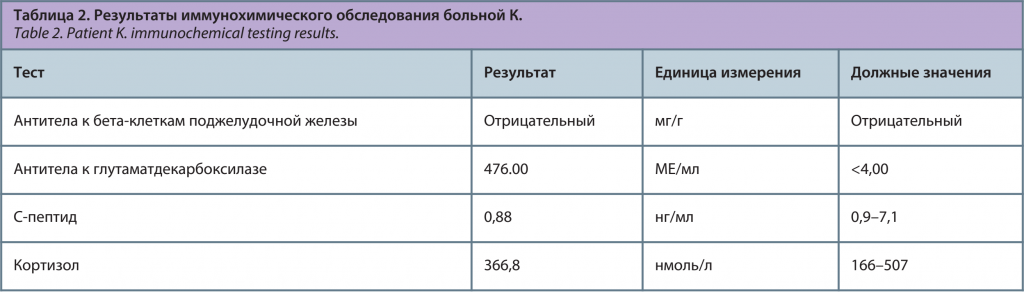
В отделении больной назначена инсулинотерапия в базисно-болюсном режиме (аналоги ультракороткого и длительного действия). В связи с сомнениями в диагнозе СД 2, проведено дообследование, результаты которого представлены в табл. 2.
Результаты исследования антител к глутаматдекарбоксилазе убедительно подтверждают клинические данные в пользу СД 1 (вариант LADA), результат теста на С-пептид также свидетельствует в пользу этого, поскольку его низконормальное значение получено на фоне гипергликемии. Показатели кортизола исключают надпочечниковую недостаточность, которую следовало держать в поле зрения при наличии нескольких аутоиммунных процессов. Совокупность клинико-лабораторных данных позволило поставить пациентке диагноз – «сахарный диабет 1-го типа». Она выписана из стационара на базисно-болюсной инсулинотерапии в суммарной дозе 54 ед.
Выписана в удовлетворительном состоянии, показатели гликемии в течение суток 7–11 ммоль/л. На визите через 3 мес после выписки больная, несмотря на рекомендации врачей, самостоятельно вернулась к трехкратному введению микса 30/70 в суммарной дозе 102 ед/сут, т.е. фактически к исходной дозе до назначения иНГЛТ-2.
Самочувствие удовлетворительное, показатели гликемии в течение суток от 6,5 до 12,6, гипогликемий не отмечено, кетоновых тел в моче при регулярном самоконтроле не выявлено. HbA1c – 8,22%, т.е. на 3% меньше, чем до событий, приведших к ЭДКА. Столь лучшие показатели на фоне практически той же сахароснижающей фармакотерапии скорее всего можно объяснить повышением приверженности пациентки врачебным рекомендациям после перенесенного острого метаболического осложнения СД.
Обсуждение
Очевидно, что развитию острого метаболического осложнения – ДКА, в данном случае эугликемического, способствовал целый ряд упущений в ведении больной.
Во-первых, не подвергался критической оценке диагноз СД 2, хотя были основания для диагностического поиска в отношении латентного аутоиммунного диабета взрослых (LADA): быстрое снижение эффекта пероральной терапии, значительное снижение массы тела в период, предшествующий инсулинотерапии, наличие сопутствующих аутоиммунного тиреоидита и лимитированной склеродермии. Безусловно, диагностические трудности создавала выраженная инсулинорезистентность, проявляющаяся в большой инсулинопотребности и сохранении ожирения на фоне инсулинотерапии, что может наблюдаться у 50% больных LADA [10]. Собственно, плохие показатели гликемического контроля на фоне высоких доз инсулина и стимулировали поиск иных путей лечения, связанных с ограничением инсулинотерапии, что, в итоге, и привело к развитию кетоацидоза.
Во-вторых, хотя низкий уровень гликемии не помешал поставить диагноз ДКА, он оказался центральным пунктом ошибочной врачебной тактики. Действительно, именно низкие дозы инсулина, которые определялись по низкому уровню глюкозы, оказались недостаточными для подавления кетоза (кстати, по нашему опыту, типичная ошибка при лечении ЭДКА любого происхождения). К тому же, не была проконтролирована отмена иНГЛТ-2, и больная продолжала принимать его первые 4 дня. Вместе с почти полным отказом от пищи это, с одной стороны, способствовало увеличению продукции кетоновых тел, а, с другой – приводило к неправильному дозированию инсулина, в том числе и в ОРИТ, что привело к более тяжелому и затяжному течению ДКА. Этот механизм развития и усугубления ЭДКА у больных СД 1 при применении иНГЛТ-2 в настоящее время хорошо изучен [11].
Исходя из этого механизма, инсулинотерапия таких пациентов должна осуществляться на фоне введения раствора глюкозы (5–10%), в объеме, необходимом для введения инсулина со скоростью 0,1 ед/кг/ч до улучшения показателей КЩС. К сожалению, действующие рекомендации [1] содержат только указание на то, что при снижении гликемии ниже 13 ммоль/л регидратацию следует проводить 5–10% раствором глюкозы, но о том, что при ЭДКА с этого следует начать, упоминаний нет.
Хотя нет сомнений, что прогрессирование кетоацидоза у обсуждаемой больной связано с недостаточным введением инсулина, однако темп этого прогрессирования был все же не столь стремительным, если сравнить «ничтожные» дозы инсулина в стационаре (6–12 ед/сут) с почти 100 ед/сут, до развития ЭДКА. Более того, даже после ликвидации кетоацидоза, суточная потребность в инсулине вернулась к исходной только через 3 мес. Вполне возможно, это связано с особенностями ЭДКА, ассоциированного с приемом иНГЛТ-2, которые проанализированы в работе J. Rosenstock и E. Ferrannini [12]. Главной особенностью этого варианта кетоацидоза, в отличие от классического ДКА, является не повышение, а понижение инсулинорезистентности. Последнее связывают со снижением глюкотоксичности при использовании иНГЛТ-2 [13]. Пока неясно, внесут ли эти интересные данные какие-либо изменения в клинические рекомендации по ведению ЭДКА.
Заключение
Таким образом, ЭДКА является нечастым, но вполне реальным и опасным осложнением СД у пациентов, принимающих иНГЛТ-2. В то же время информированность врачей, даже эндокринологов, по данному вопросу явно недостаточна, что и демонстрирует представленный случай. Это не удивительно, поскольку обсуждение ЭДКА в аспекте применения иНГЛТ-2 занимает ничтожно малое место во все нарастающем потоке информации по этому перспективному классу лекарственных средств. Среди отечественных публикаций нам удалось обнаружить только одну статью, посвященную риску кетоацидоза при лечении иНГЛТ-2 [14]. Особенности ведения пациентов ЭДКА пока не нашли своего отражения в отечественных клинических рекомендациях. Признанная необходимость наличия у пациентов средств самоконтроля кетонурии для использования в случае любого ухудшения самочувствия [15] также не является повседневной практикой. Все эти недостатки, на наш взгляд, являются достаточно легко устранимыми при повышении внимания к риску ЭДКА при применении иНГЛТ-2. В этом, собственно, и заключается цель публикации нашего наблюдения.
Дополнительная информация
Источник финансирования. Нет.
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации в обезличенной форме в журнале «Эндокринология. Focus».
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Conflict of interests. The authors declare that there is not conflict of interests.
- Дедов И.И., Шестакова М.В., Майоров А.Ю. и др. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под ред. И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. 8 выпуск. Сахарный диабет. 2017; 20 (1S): 1–112. DOI: 10.14341/DM20171S8 [Dedov I.I., Shestakova M.V., Mayorov A.Y. et al. Standards of specialized diabetes care. Ed. I.I. Dedov, M.V. Shestakova, A.Y. Mayorov. 8th edition. Diabetes mellitus. 2017; 20 (1S): 1–121. DOI: 10.14341/DM20171S8 (in Russian).]
- Munro JF, Campbell IW, McCuish AC et al. Euglycaemic diabetic ketoacidosis. BMJ 1973; 2: 578–80. Pmid: 4197425.
- Kitabchi AE, Umpierrez GE, Miles JM et al. Hypergycemic Crises in Adult Patients with Diabetes. Diabetes Care 2009; 32 (7): 1335–43. DOI: 10.2337/dc09-903
- Rawla P, Vellipuram AR, Bandaru SS et al. Euglycemic diabetic ketoacidosis: a diagnostic and therapeutic dilemma. Endocrinol Diabetes Metab Case Rep 2017 Sep 4; 2017. PII: 17-0081. DOI: 10.1530/EDM-17-0081. eCollection 2017.
- U.S. Food and Drug Administration. Drug Safety Communication: FDA warns that SGLT2 inhibitors for diabetes may result in a serious condition of too much acid in the blood. 15 May 2015. Http://www.fda.gov/downloads/Drugs/ DrugSafety/UCM446954.pdf
- European Medicines Agency. Review of diabetes medicines called SGLT2 inhibitors started: risk of diabetic ketoacidosis to be examined [Internet]. 12 June 2015. Http://www.ema.europa.eu/docs/en_GB/document_library/Referrals_document/SGLT2_inhibitors__20/ Procedure_started/WC500187926.pdf
- Erondu N, Desai M, Ways K et al. Response to Comment on Erondu et al. Diabetic Ketoacidosis and Related Events in the Canagliflozin Type 2 Diabetes Clinical Program. Diabetes Care 2015; 38: 1680–6.
- Bonner C, Kerr-Conte J, Gmyr V et al. Inhibition of the glucose transporter SGLT2 with dapagliflozin in pancreatic alpha cells triggers glucagon secretion. Nat Med 2015; 21: 512–7. Pmid: 25894829.
- Ferrannini E, Mark M, Mayoux E. CV Protection in the EMPA-REG OUTCOME Trial: A "Thrifty Substrate" Hypothesis. Diabetes Care 2016; 39 (7): 1108–14. DOI: 10.2337/dc16-0330
- Смирнова О.М., Кононенко И.В., Дедов И.И. Гетерогенность сахарного диабета. Аутоиммунный латентный сахарный диабет у взрослых (LADA): определение, распространенность, клинические особенности, диагностика, принципы лечения. Сахарный диабет. 2008; 4; 18–23. [Smirnova O.M, Kononenko I.V., Dedov I.I. Geterogennost' sakharnogo diabeta. Autoimmunnyi latentnyi sakharnyi diabet u vzroslykh (LADA): opredelenie, rasprostranennost', klinicheskie osobennosti, diagnostika, printsipy lecheniia. Sakharnyi diabet. 2008; 4; 18–23 (in Russian).]
- Taylor SI , Blau JE , Rother KI. SGLT2 Inhibitors May Predispose to Ketoacidosis. J Clin Endocrinol Metab 2015; 100 (8): 2849–52. DOI:10.1210/jc.2015-1884
- Rosenstock J, Ferrannini E. Euglycemic Diabetic Ketoacidosis: A Predictable, Detectable, and Preventable Safety Concern with SGLT2 Inhibitors. Diabetes Care 2015; 38: 1638–42. DOI: 10.2337/dc15-1380
- Merovci A, Solis-Herrera C, Daniele G et al. Dapagliflozin improves muscle insulin sensitivity but enhances endogenous glucose production. J Clin Invest 2014; 124: 509–14. Pmid: 24463448.
- Букатина Т.М., Казаков А.С., Вельц Н.Ю. и др. Ингибиторы натрий-глюкозного котранспортера 2: риск кетоацидоза. Безопасность и риск фармакотерапии. 2016; 2: 33–9. [Bukatina T.M., Kazakov A.S., Vel'ts N.Iu. et al. Ingibitory natrii-gliukoznogo kotransportera 2: risk ketoatsidoza. Bezopasnost' i risk farmakoterapii. 2016; 2: 33–9 (in Russian).]
- Peters AL, Buschur EO, Buse JB et al. Euglycemic diabetic ketoacidosis: a potential complication of treatment with sodium–glucose cotransporter 2 inhibition. Diabetes Care 2015; 38: 1687–93.
