Новые цифровые инструменты FLASH-мониторинга глюкозы у пациентов с СД 2-го типа
07.09.2021
В июне 2021 г. в онлайн-формате прошел Круглый стол «Клинический консилиум. Практические аспекты применения новых цифровых инструментов FLASH-мониторинга глюкозы у пациентов с сахарным диабетом 2-го типа». При поддержке компании Abbott были представлены 2 доклада, посвященных этой актуальной теме.
Применение FLASH-мониторинга глюкозы у пациентов с сахарным диабетом 2-го типа с точки зрения доказательной медицины
Свой доклад доктор медицинских наук, профессор, заведующий кафедрой эндокринологии и диабетологии лечебного факультета ФГБОУ ВО «МГМСУ им. А.И. Евдокимова» Минздрава России А.М. Мкртумян начал с истории сахарного диабета (СД); рис. 1. В доинсулиновую эру (от папируса Эберса 1500 г. до н.э. до 1922 г.) были достаточно примитивные способы контроля гликемии. Так, например, английский врач Томас Уиллис пробовал мочу на вкус, проверяя сладкая она или нет. Несколько тысячелетий человечество не имело никаких лекарственных препаратов для лечения больных СД. На протяжении всего этого времени больные СД 1-го типа жили не более 2 лет. С момента открытия инсулина в 1922 г. началась инсулиновая эра. В этот период смертность от острых осложнений была достаточно успешно преодолена. Однако к 1930-м годам были впервые замечены хронические осложнения у таких больных. Спустя несколько десятилетий в 1993 г. после проведенного исследования The Diabetes Control and Complications Trial (DCCT), доказывающего значение интенсивной терапии в замедлении и предупреждении поздних осложнений, наступила новая эра.
Переходя непосредственно к вопросу контроля гликемии, профессор А.Ш. Мкртумян отметил, что в 1970-х годах внедрение самоконтроля уровня глюкозы в крови (СКГК) выявило неудовлетворительную компенсацию СД практически у всех больных. Контроль гликемии осуществлялся натощак, но при этом пренебрегалось исследование постпрандиальной гликемии, что являлось и является до сих пор очень большой ошибкой, так как этот показатель крайне важен для улучшения качества жизни пациентов.
СКГК имеет свои особенности:
• СКГК при помощи тест-полосок является инвазивным, болезненным и неудобным для многих пациентов методом (напоминает пациенту о его заболевании, вызывая дискомфорт) [1, 2];
• болезненность и неудобство СКГК могут быть сдерживающими факторами для регулярного определения уровня глюкозы [3];
• только 1/3 пациентов привержены к использованию СКГК в соответствии с рекомендациями лечащего врача [4];
• 2/3 пациентов пропускают СКГК по причине негативного влияния процедуры на их повседневную активность [3].
Далее докладчик остановился более подробно на непрерывном мониторинге глюкозы (НМГ). Его место в международных клинических рекомендациях у пациентов с СД 2-го типа (СД 2) дастаточно четко определено.
• American Diabetes Association (ADA) 2021 г. [5] – FLASH-мониторинг у пациентов с СД на инсулинотерапии помогает снизить уровень гликированного гемоглобина (HbA1с), уменьшить частоту гипогликемии, а также позволяет заместить СКГК при помощи глюкометров.
• American Association of Clinical Endocrinologists (AACE) 2018–2020 гг. [6, 7] – рекомендовано применение НМГ у пациентов с СД, протекающим с тяжелыми гипогликемиями, нарушением распознавания гипогликемий, а также с целью безопасного достижения гликемического контроля.
НМГ включен в стандарты ADA 2021 г. по оказанию помощи пациентам с СД [8]:
• показатель «время в целевом диапазоне» коррелирует с риском микрососудистых осложнений и рекомендуется к использованию для оценки гликемического контроля;
• показатели «время ниже целевого диапазона» (3,9 и 3,0 ммоль/л), «время выше целевого диапазона» (10,0 ммоль/л) могут успешно применяться для коррекции режимов терапии (С);
• при использовании амбулаторного гликемического профиля комбинированной целью гликемического контроля следует считать достижение «времени в целевом диапазоне» >70%, «времени ниже целевого диапазона» <4 (В).
В клинических рекомендациях Российской ассоциации эндокринологов также есть свой взгляд на НМГ: «Рекомендуется применение НМГ в реальном времени или flash мониторинга глюкозы у пациентов с СД 2 на интенсифицированной инсулинотерапии для достижения индивидуальных целевых показателей гликемического контроля, снижения риска гипогликемии (в том числе тяжелой) и вариабельности гликемии, увеличения времени в целевом диапазоне, повышения качества жизни» [9].
К концу своего доклада профессор А.Ш. Мкртумян выделил несколько показательных клинических исследований по данной теме. В одном из них [10] оценивалось влияние FLASH-мониторинга глюкозы на HbA1с у пациентов с СД 2. Основные положения данного исследования:
• значимое снижение HbA1с без возрастания частоты гипогликемий;
• по мнению пациентов, система FLASH-мониторинга глюкозы является более гибкой с точки зрения ее использования.
Дизайн и методы:
• открытое рандомизированное исследование (1:1) с группой контроля;
• 101 пациент с СД на базис-болюсной инсулинотерапии (по крайней мере 1 год);
• рандомизация: группа FLASH-мониторинга глюкозы (n=53) либо СКГК (n=48);
• группа вмешательства использовала FLASH-мониторинг глюкозы на протяжении 10 нед (пациенты проинструктированы сканировать датчик по меньшей мере каждые 8 ч);
• исходный HbA1c 7,5–10,0% (58–86 ммоль/моль).
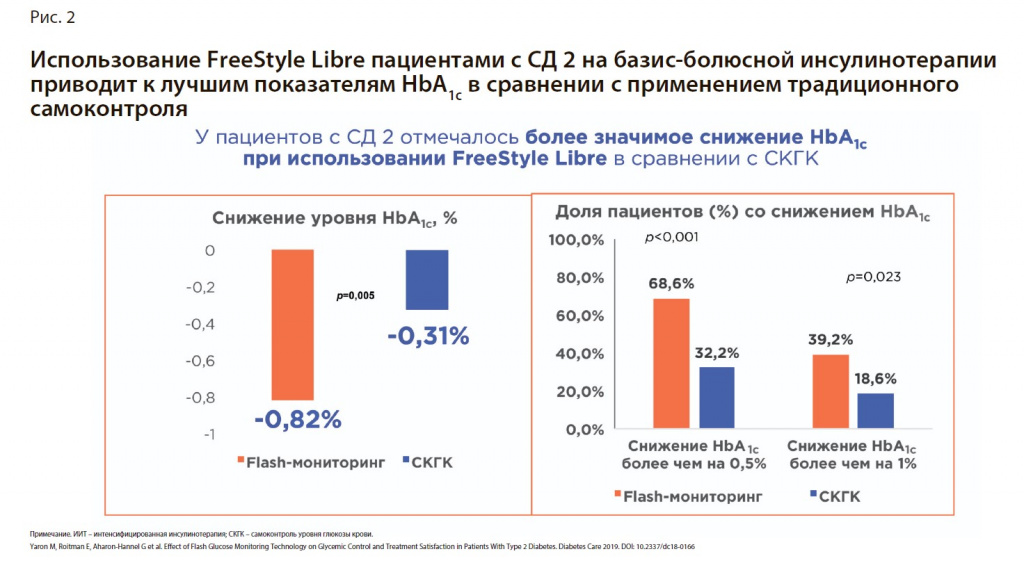
Результатом данного исследования стало то, что у пациентов с СД 2 отмечалось более значимое снижение HbA1c при использовании FLASH-мониторинга в сравнении с СКГК (рис. 2).
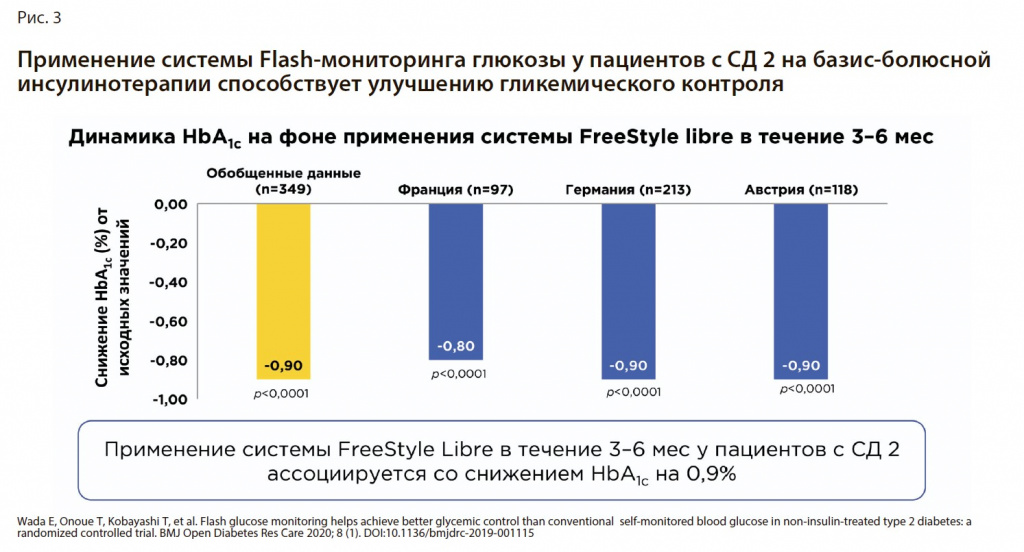
В другом ретроспективном анализе [11] медицинских данных в условиях реальной клинической практики также проводилось изучение эффективности FLASH-мониторинга глюкозы у взрослых пациентов с СД 2, получающих базис-болюсную инсулинотерапию (рис. 3).
Методы:
• анализ медицинских записей (n=363) у пациентов с СД 2 из 18 ЛПУ Франции, Германии, Австрии;
• пациенты на базис-болюсной инсулинотерапии (по крайней мере в течение 1 года);
• использование системы FreeStyle Libre (компания Abbott) по крайней мере 3 мес до момента включения в анализ;
• исходный уровень HbA1c в течение 3 мес до начала использования FreeStyle Libre 8–12%;
• оценка уровня HbA1c через 3–6 мес от начала использования FreeStyle Libre в сравнении с исходными значениями (СКГК).
В ходе исследования стало очевидно, что применение системы FreeStyle Libre в течение 3–6 мес у пациентов с СД 2 ассоциируется со снижением HbA1c в среднем на 0,9%.
Практические аспекты использования новых цифровых технологий в управлении сахарным диабетом 2-го типа
Тему FLASH-мониторинга гликемии у пациентов с СД 2 продолжила доктор медицинских наук, профессор, заведующая кафедрой эндокринологии ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Т.Ю. Демидова. А начала она свой доклад со следующих важных фактов.
• 90% пациентов с СД 2 имеют избыточную массу тела/ожирение [12].
• Увеличение массы тела и, в частности, висцеральной жировой ткани, обычно считается этиологическим фактором индукции инсулинорезистентности [13].
• При этом 47% пациентов при постановке диагноза опасаются необходимости существенных диетических ограничений, связанных с СД 2 [14].
• Несмотря на фармакологические усилия, приложенные для снижения частоты эпизодов гипергликемии, до 60% пациентов с СД 2 все еще не достигают гликемического контроля (HbA1с<7%) [15].
• Более 90% пациентов с СД 2 имеют по крайней мере 1 коморбидное заболевание [16].
• 63% пациентов с СД 2 боятся развития осложнений заболевания [14].
• Только 44% пациента с СД 2 удовлетворены информацией о правилах контроля/оценки уровня глюкозы, которая была предоставлена лечащим врачом [14].
• Отсутствие адекватной поддержки со стороны системы здравоохранения в отношении лечения СД и самоконтроля способствует развитию психосоциальных проблем среди пациентов с СД [17].
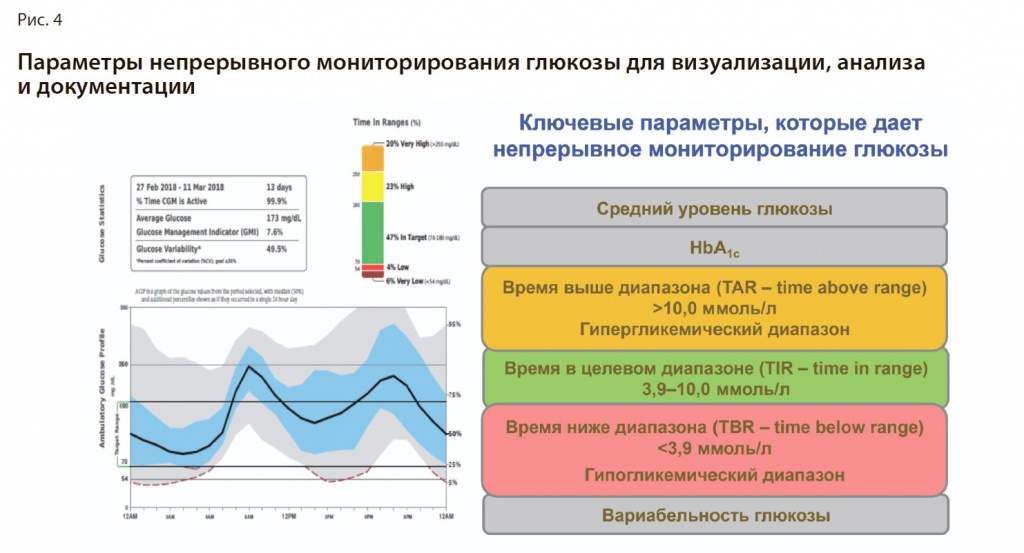
Исходя из вышесказанного, следует отметить, что такая система, как FreeStyle Libre (компания Abbott), позволяет приобрести уверенность в точности полученных данных и их адекватной оценки, формирования навыков принятия правильных терапевтических решений (изменение питания, физической активности или терапии). С помощью FLASH-мониторинга становится возможно оценить амбулаторный гликемический профиль, гликемические диапазоны, изучить индивидуальное влияние различных факторов на уровень гликемии у конкретного пациента (рис. 4).
Для более корректного управления СД 2 следует выделить следующие потребности пациентов:
• неинвазивный метод для оценки уровня глюкозы;
• безболезненный метод оценки уровня глюкозы;
• более глубокая информация об уровне глюкозы и закономерностях его изменений.
В настоящее время, отвечая на эти потребности, пациентам доступна система FreeStyle Libre, благодаря которой возможно измерять свой уровень глюкозы с помощью смартфона, воспользовавшись приложением FreeStyle LibreLink [18] (рис. 5). Оно имеет следующие особенности и достоинства.
• При сканировании датчика телефоном, на котором запущено приложение, экран отобразит текущее значение уровня глюкозы, стрелку тенденции и график глюкозы за последние 8 ч.
• Большой сенсорный экран с высоким разрешением и чувствительностью позволяет использовать многофункциональный пользовательский интерфейс.
• Имеется простое добавление примечаний для отслеживания приема пищи, введения инсулина, физической нагрузки и других событий.
• При каждом сканировании датчика с помощью приложения FreeStyle LibreLink информация автоматически передается в облачную систему LibreView, что позволяет врачу и родственникам пациентов получать доступ к данным об уровне глюкозы в режиме онлайн.
LibreView является бесплатной и безопасной облачной платформой с веб-интерфейсом, с помощью которой врачи и пациенты могут создавать набор структурированных понятных отчетов и обмениваться ими. Возможности платформы LibreView:
• доступ к данным пациентов с любого компьютера, подключенного к интернету;
• сохранение всей истории загрузки данных по каждому из пациентов;
• настройка дополнительных полей мониторинга и параметров отчетов, отслеживание пациентов по заданным критериям;
• совместное ведение пациентов с вашими коллегами, обмен данными, преемственность информации.
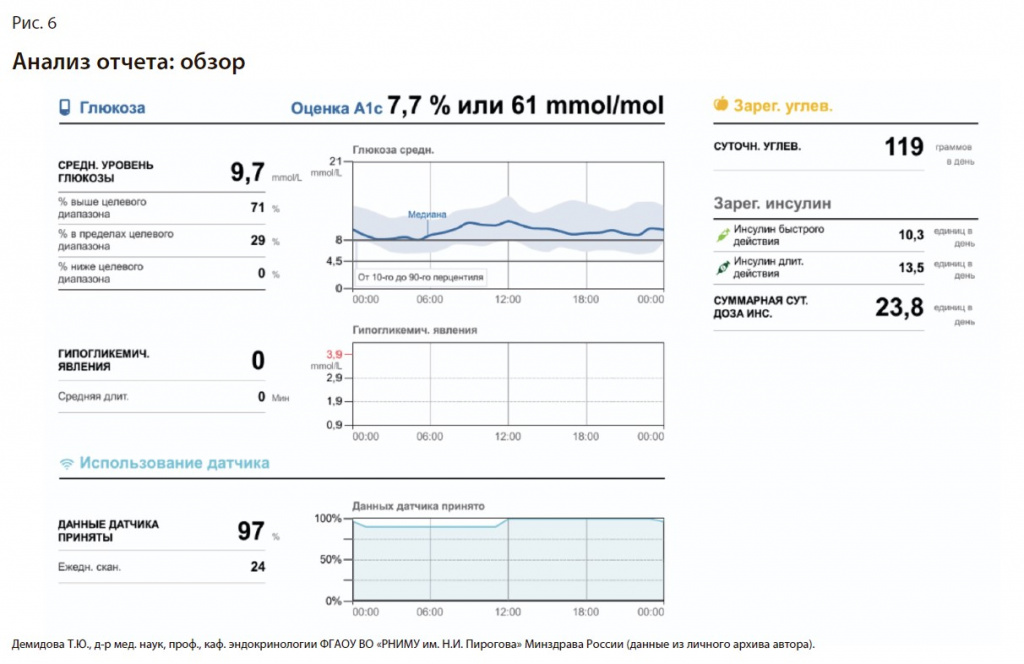
Клинический случай [19]. Пациент С., 55 лет, страдает СД 2 в течение 3 лет, получает базисно-болюсную инсулинотерапию (инсулин лизпро 8-8-8 ЕД перед основными приемами пищи, инсулин гларгин 24 ЕД на ночь). В январе 2021 г. появились жалобы на сухость во рту, жажду, периодическое повышение артериального давления до 180/100 мм рт. ст. Гликемия (по СКГК): от 15 до 20 ммоль/л (последние 2–3 мес). Гипогликемические состояния отрицает, диету не соблюдает, дневник самоконтроля не ведет. Рост – 178 см, масса тела – 98 кг, индекс массы тела: 30,9 кг/м2 (ожирение 1-й степени).
Амбулаторный гликемический профиль (исходно).
Шаг 1. Качество данных. Удовлетворительное, так как измерения проводились регулярно (данные датчика 97%), ежедневно проводилось 24 сканирования.
Шаг 2. Целевой диапазон и время в диапазонах. Целевой диапазон: 4,5–8,0 ммоль/л. Границы целевого диапазона отличаются от рекомендованных Консенсусом (3,9–10,0 ммоль/л). Время в целевом диапазоне (29%) ниже целевых значений (>70%). Время выше диапазона с учетом индивидуальных границ: 71% (при рекомендованном <25%). Время ниже диапазона (с учетом индивидуальных границ) = 0% [20].
Шаг 3 оценка гипогликемии. Эпизодов гипогликемий не выявлено (рис. 6).
Шаг 4. Вариабельность. Высокая вариабельность – широкие IDR, IQR преимущественно в утренние и вечерние часы, что может свидетельствовать об избыточном потреблении углеводов, неправильном подборе доз инсулина (рис. 7).
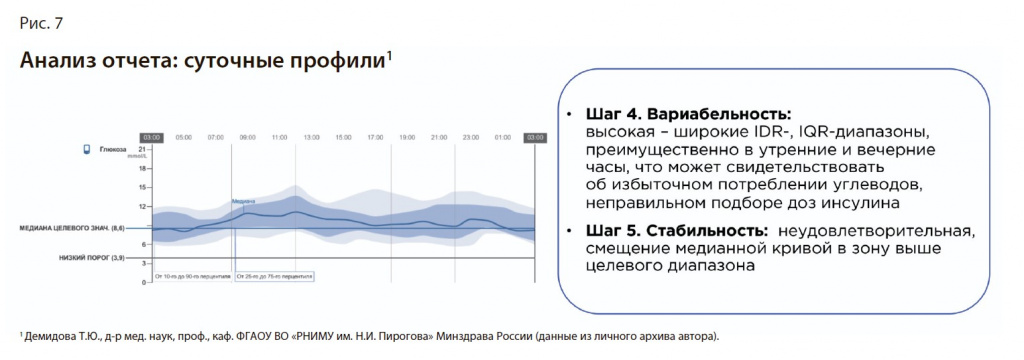
Шаг 5. Стабильность. Неудовлетворительная, смещение медианной кривой в зону выше целевого диапазона.
Рекомендации для пациента:
• после установки системы FLASH-мониторинга пациент был более подробно обучен подсчету хлебных единиц (ХЕ), подбору дозы короткого инсулина по ХЕ;
• была снижена доза инсулина длительного действия на ночь, а также короткого инсулина на прием пищи;
• проведена беседа о правилах здорового питания, подсчете ХЕ, необходимости правильного расчета дозы инсулина на каждый прием пищи;
• в беседе с пациентом сделан акцент на отражении погрешностей в диете на графиках и отчетах НМГ.
Амбулаторный гликемический профиль (повторно).
Шаг 1. Качество данных. Удовлетворительное, так как измерения проводились регулярно (данные датчика 96%), ежедневно проводилось 20 сканирований.
Шаг 2. Целевой диапазон и время в диапазонах. Целевой диапазон: 4,5–8,0 ммоль/л. Границы целевого диапазона отличаются от рекомендованных Консенсусом (3,9–10,0 ммоль/л). Время в целевом диапазоне (88%) соответствует рекомендованным значениям (>70%). Время выше диапазона с учетом индивидуальных границ целевого диапазона: 11% (при рекомендованном <25%). Время ниже диапазона с учетом индивидуального целевого диапазона (<4,5 ммоль/л)=1% [20].
Шаг 3. Оценка гипогликемии. Эпизодов гипогликемий не выявлено.
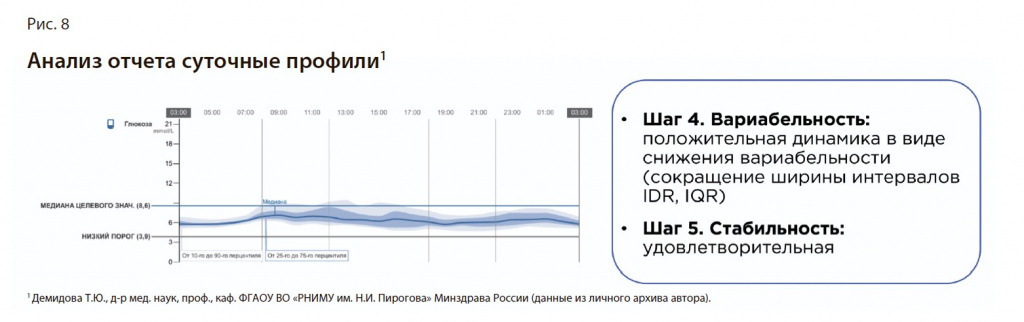
Шаг 4. Вариабельность. Положительная динамика в виде снижения вариабельности (сокращение ширины интервалов IDR, IQR); рис. 8.
Шаг 5. Стабильность. Удовлетворительная.
Промежуточные выводы и рекомендации:
• начиная с середины января 2021 г., благодаря применению НМГ, у пациента улучшился самоконтроль уровня глюкозы: в первую же неделю он снизился до целевых значений (за счет предпринятых усилий со стороны пациента по соблюдению режима питания);
• после достижения и стабилизации целевых значений уровня глюкозы: замена инсулина короткого действия на метформин (1000 мг 2 раза в день) и постепенное снижение дозы базального инсулина до 8 ЕД/сут;
• за время лечения пациент похудел на 15 кг за счет соблюдения диетических рекомендаций.
Амбулаторный гликемический профиль (сводные данные):
Шаг 1. Качество данных. Удовлетворительное, так как измерения проводились регулярно (данные датчика 87%), ежедневно – 22 сканирования (рис. 9).
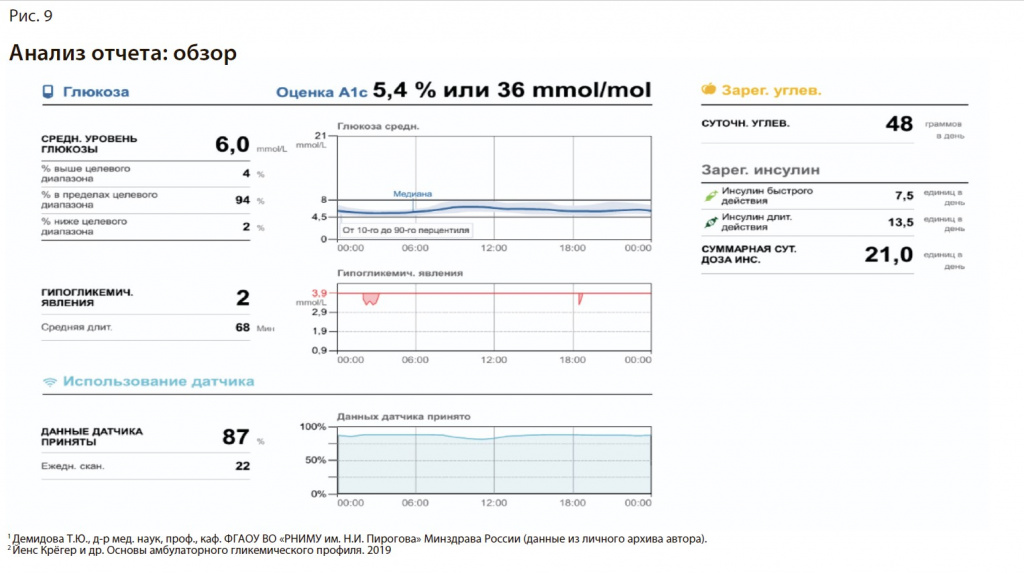
Шаг 2. Целевой диапазон и время в целевом диапазоне. Целевой диапазон 4,5–8 ммоль/л (по-прежнему отличается от рекомендованного Консенсусом). Время нахождения в целевом диапазоне – 94%. Выше целевого диапазона – 4%, ниже целевого диапазона – 2% [20].
Шаг 3. Оценка гипогликемии. 2 эпизода гипогликемии. Средняя длительность – 68 мин. Уровень минимального значения глюкозы >3,0 ммоль/л. Степень гипогликемии – 2. Терапевтического вмешательства в данном случае не требуется [21] (рис. 10).
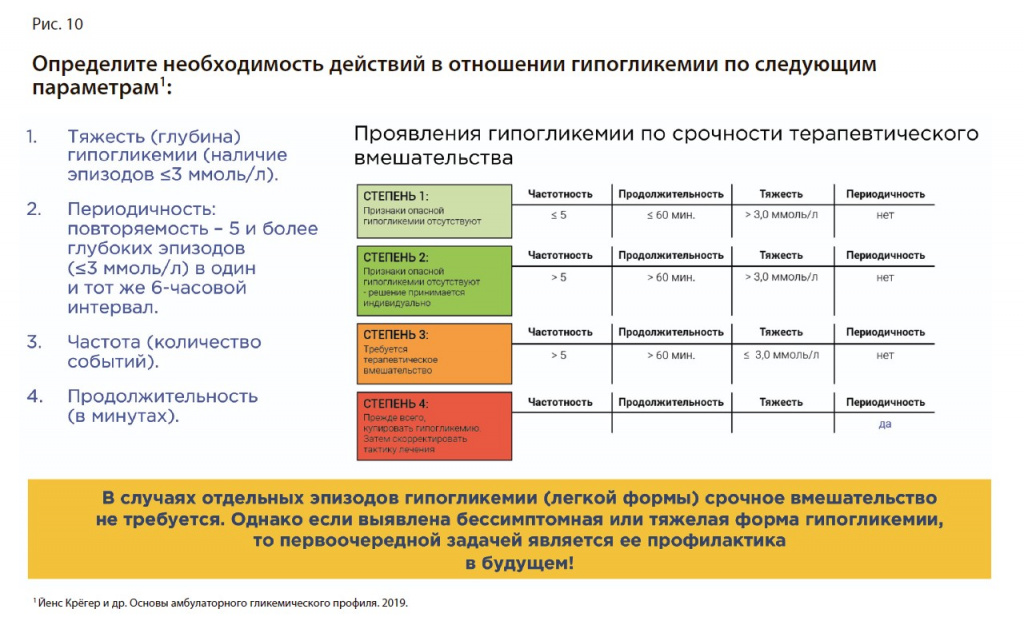
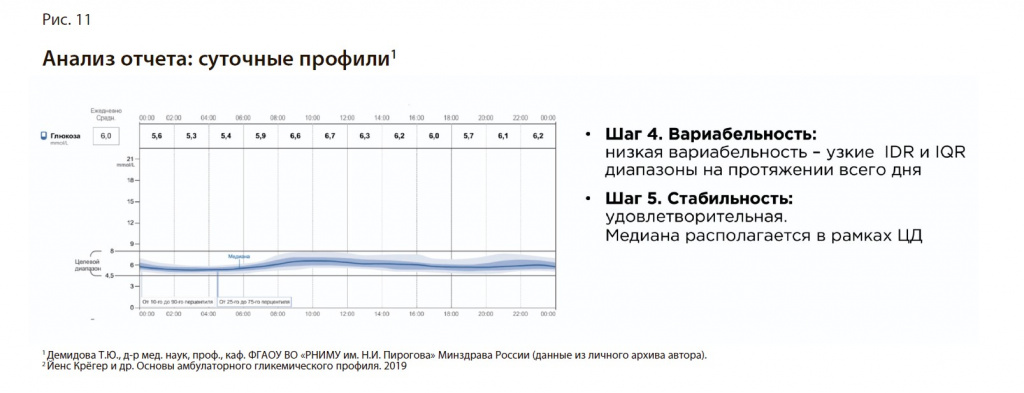
Шаг 4. Вариабельность. Низкая вариабельность – узкие IDR- и IQR-диапазоны на протяжении всего дня (рис. 11).
Шаг 5. Стабильность. Удовлетворительная. Медиана располагается в рамках целевого диапазона.
Выводы:
• базис-болюсная терапия без соответствующего самоконтроля уровня глюкозы не привела к достижению контроля над СД;
• достижение целевых значений уровня глюкозы достигнуто за счет изменения терапии и диеты на фоне тщательного самоконтроля уровня глюкозы при помощи FLASH-мониторинга;
• на фоне достижения целевых значений гликемии снизилась потребность в инсулине (снижение дозы базального инсулина, отмена прандиального), в терапию добавлен метформин;
• длительное удержание целевых показателей на фоне FLASH-мониторинга глюкозы, откорректированной терапии и приверженность пациента рекомендациям по изменению образа жизни:;
• время пребывания гликемии в целевом диапазоне – 94%;
• потеря массы тела – 15 кг.
Рекомендации:
• диетотерапия, расширение спектра физических нагрузок;
• регулярный контроль уровня глюкозы при помощи НМГ:
• сканирования не менее 7 раз в сутки с перерывом не более 8 ч для получения более точной картины гликемического профиля, а также с целью профилактики гипогликемических состояний;
• продолжение медикаментозной терапии.
В заключение профессор А.Ш. Мкртумян и профессор Т.Ю. Демидова подвели следующие итоги.
• СД 2 является прогрессирующим эндокринным заболеванием, которое диагностируется с каждым годом у все более и более молодых людей.
• Таким пациентам необходим постоянный тщательный контроль гликемии.
• Именно FLASH-мониторинг (в качестве НМГ) позволяет улучшить самоконтроль уровня глюкозы, достоверно помогает снизить уровень HbA1с и уменьшить частоту гипогликемии.
Литература:
1. Fisher WA, Kohut T, Schachner H et al. Understanding self-monitoring of blood glucose among individuals with type 1 and type 2 diabetes. Diabetes educ 2011; 37 (1): 85–94. DOI: 10.1177/0145721710391479
2. Hortensius J, Kars MC, Wierenga WS et al. Perspectives of patients with type 1 or insulin-treated type 2 diabetes on self-monitoring of blood glucose: a qualitative study. BMC Public Health 2012; 12: 167. DOI: 10.1186/1471-2458-12-167
3. Wagner J, Malchoff C, Abbott G. Invasiveness as a barrier to self-monitoring of blood glucose in diabetes. Diabetes Technol Thert 2005; 7 (4): 612–9. DOI: 10.1089/dia.2005.7.612
4. Vincze G, Barner JC, Lopez D. Factors associated with adherence to self-monitoring of blood glucose among persons with diabetes. Diabetes Educ 2004; 30 (1): 112–25. DOI: 10.1177/014572170403000119
5. American Diabetes Association Diabetes Care 2021; 44 (Suppl. 1): S85–S99.
6. Fonseca VA, Grunberger G, Anhalt H et al. Continuous glucose monitoring: a consensus conference of the American Association of Clinical Endocrinologists and American College of Endocrinology. Endocr Pract 2016; 22: 1008–21.
7. Garber A, Abrahamson M, Barzilay J et al. Consensus statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the diabetes management algorithm – 2020 executive summary. Endocr Pract 2020; 26 (1): 107–39.
8. Diabetes Care 2021; 44 (Suppl. 1): S85–S99.
9. Сахарный диабет 2-го типа у взрослых. Клинические рекомендации Российской ассоциации Эндокринологов. М., 2019.
10. Yaron M, Roitman E, Aharon-Hannel G et al. Effect of FLASH Glucose Monitoring Technology on Glycemic Control and Treatment Satisfaction in Patients With Type 2 Diabetes. Diabetes Care 2019; 42: 1178–84. DOI: 10.2337/dc18-0166
11. Wada E, Onoue T, Kobayashi T et al. FLASH glucose monitoring helps achieve better glycemic control than conventional self-monitored blood glucose in non-insulin-treated type 2 diabetes: a randomized controlled trial. BMJ Open Diabetes Res Care 2020; 8 (1). DOI: 10.1136/bmjdrc-2019-001115
12. Daousi C, Casson IF, Gill GV et al. Prevalence of obesity in type 2 diabetes in secondary care: association with cardiovascular risk factors. Postgrad Med J 2006; 82: 280–4.
13. Kang YE, Kim JM, Joung KH et al. The roles of Adipokines, Proinflammatory cytokines, and adipose tissue macrophages in obesity-associated insulin resistance in modest obesity and early metabolic dysfunction. PLoS One 2016; 11: e0154003.
14. Результаты онлайн-опроса пациентов с СД 2 (n=300) в Бразилии, Китае, России. Raposo JF, Shestakova MV, Lu J et al. Identifying the unmet needs of individuals with Type 2 diabetes: an international web-based survey. J Comp Eff Res 2021; 10 (7): 613–24. DOI: 10.2217/cer-2020-0271
15. Bar-Tana J. Type 2 diabetes - unmet need, unresolved pathogenesis, mTORC1-centric paradigm. Rev Endocr Metab Disord 2020; 21 (4): 613–29. DOI: 10.1007/s11154-020-09545-w
16. Iglay K, Hannachi H, Howie PJ et al. Prevalence and co-prevalence of comorbidities among patients with type 2 diabetes mellitus. Current Med Res Opinion 2016; 32 (7): 1243–52. DOI: DOI: 10.1185/03007995.2016.1168291
17. Mosnier-Pudar H, Hochberg G, Eschwege E et al. How do patients with Type 2 diabetes perceive their disease? Insights from the French DIABASIS survey. Diabetes Metab 2009; 35 (3): 220–7.
18. Приложение FreeStyle LibreLink совместимо только с определенными мобильными устройствами и операционными системами. Проверяйте на сайте информацию о совместимости устройств перед использованием. Для использования FreeStyle LibreLink требуется регистрация в LibreView.
19. Демидова Т.Ю. д-р мед. наук, проф. каф. эндокринологии ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России (данные из личного архива автора).
20. Battelino T, Danne T, Bergenstal RM et al. Diabetes Care. 2019; 42 (8): 1593–603.
21. Крёгер Й. и др. Основы амбулаторного гликемического профиля. 2019.
